令和8年度診療報酬改定の基本方針を保健事業視点で解説|医療DX・医薬品適正使用
令和8年には、2年に1度の診療報酬改定、すなわち保険診療の公定価格の見直しが行われます。
診療報酬改定の議論において「支払側」と呼ばれることもある保険者にとって、改定自体は主に経営・運営面から注目される事柄です。しかし、今回の改定の背景を読み解くと、医療の適正化、医療DXの推進など、保健事業にもかかわりの深い論点が少なくありません。
当記事では、社会保障審議会医療保険部会および医療部会で策定された「令和8年度診療報酬改定の基本方針」(以下、基本方針)から、保健事業の観点で押さえておきたい論点を解説します。
「令和8年度診療報酬改定の基本方針」の概要
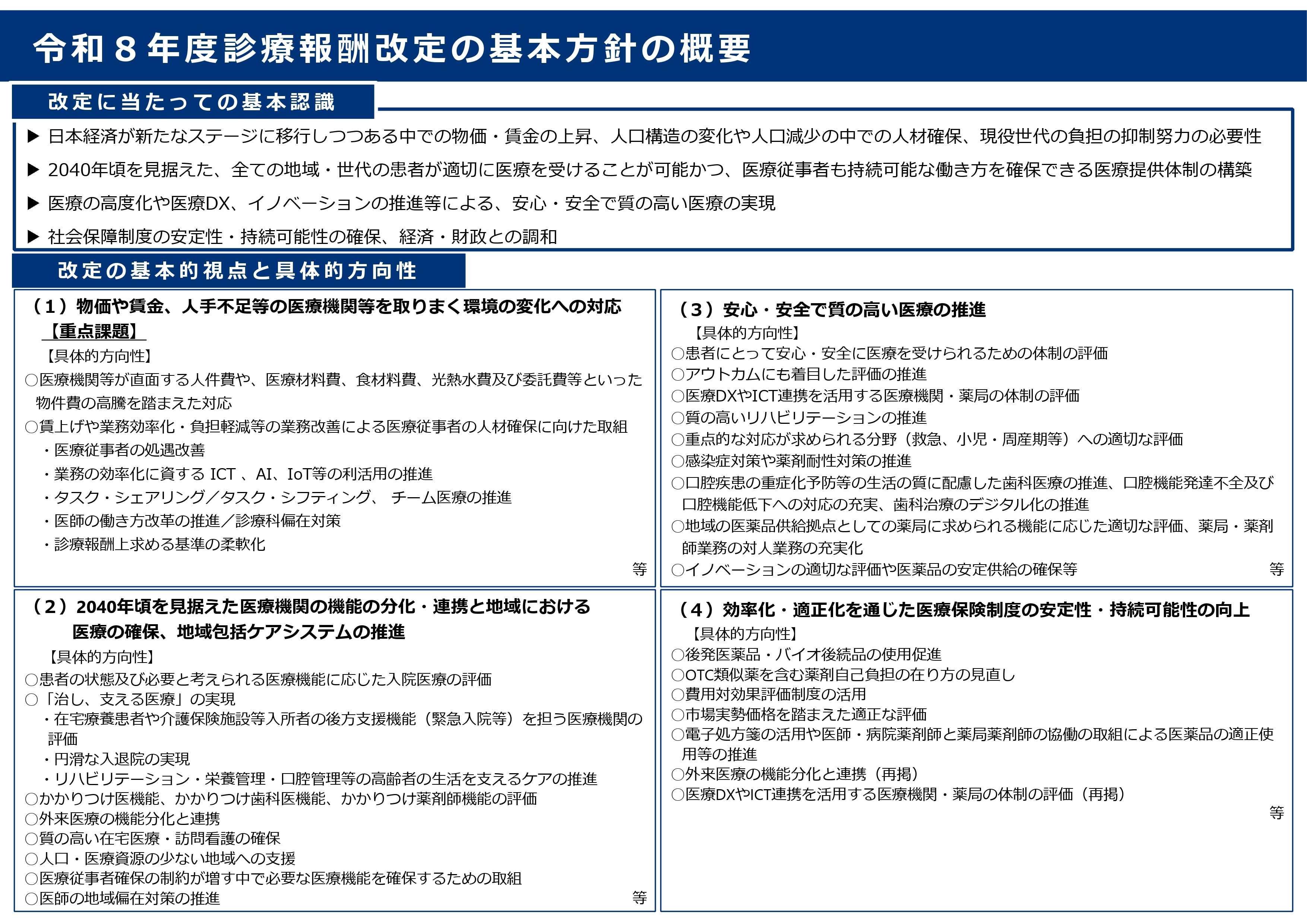
厚生労働省「令和8年度診療報酬改定の基本方針の概要」より引用
診療報酬改定は、単に診療報酬の点数が変わるだけでなく、その点数のつけ方によって、今後の医療提供の在り方を方向づける性質も持ちます。
基本方針では、令和8年度における改定の方向性を上図にある4つの視点で整理しています。物価・賃金上昇や人手不足への対応を重点課題としながら、医療機関の機能分化、地域医療の確保や医療DX、医療の効率化・適正化も推進されているのが特徴です。
さらに「今後の課題」として、以下の内容についても言及されています。
「令和8年度診療報酬改定の基本方針」今後の課題
- 持続可能な「全世代型社会保障」実現のため、診療報酬制度だけでなく、医療保険制度などを含めた総合的な政策対応が必要である。
- 物価・賃金上昇への対応を、保険料負担抑制と両立させられるよう検討する。
- 国民にとってわかりやすい医療提供体制の整備や、診療報酬制度、社会保険制度の説明が重要である。
- 予防・健康づくり、セルフケア、ヘルスリテラシー向上の推進に向け、医療提供者のほか関係機関が協力・連携し、国が環境整備に取り組む必要がある。
- 医療DXを推進し、医療機関における業務負担の軽減と長期的な医療の質向上を実現する必要がある。
「ポスト2025」提言と共通する課題意識・目指す方向性
基本方針では、主に医療機関視点で現状の課題認識や今後取り組む方向性が示されています。ただし、診療報酬制度は医療保険制度の一部でもあることから、保険者にとってのそれらと共通している部分も少なくありません。現に、健保連が令和7年9月に発表した「『ポスト2025』健康保険組合の提言」(以下、健保連提言)と共通する内容も多く見られます。
両者の共通点の中から、特に保健事業運営の観点で押さえておきたいポイントは次の2点です。
「『ポスト2025』健康保険組合の提言」の詳細な内容についてはこちらの記事をご参照ください▼
持続可能な医療保険制度・医療提供体制への危機感
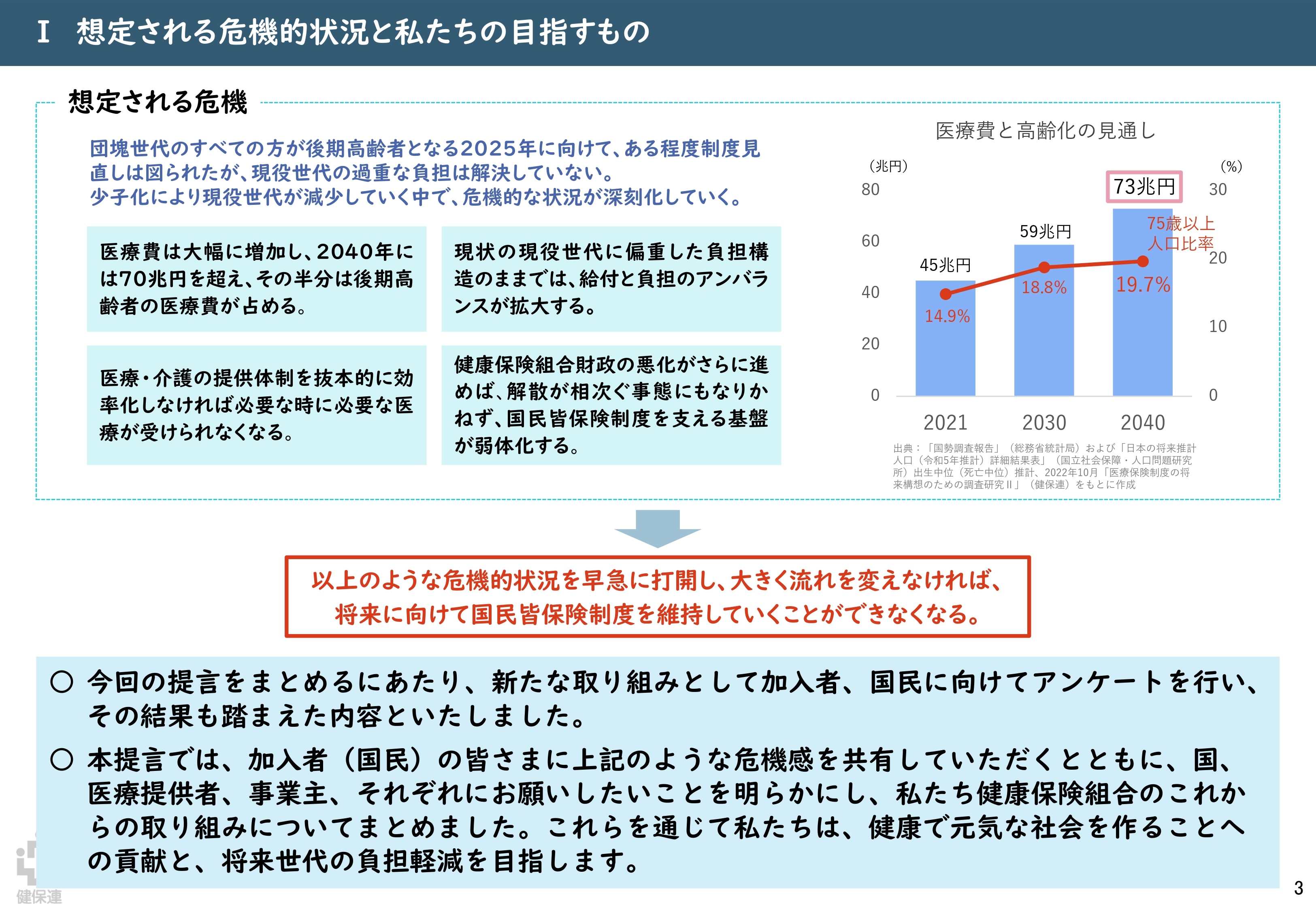
健康保険組合連合会「『ポスト2025』健康保険組合の提言 概要版」より引用
基本方針では健保連提言と同様、高齢化や高額な医薬品の開発などによる医療費の増大、そして現役世代の保険料負担について触れ、この構造的な課題が、医療保険制度の維持を困難にしている点を指摘しています。加えて、医療・介護の人材不足が深刻化し、医療提供体制の持続可能性に課題が生じている実態についても、共通して言及されています。
医療DXの推進と予防・健康づくり重視へのシフト
以上のような課題に対し、目指すべき方向性として共通して示されているのが「医療DXの推進」と「予防・セルフメディケーション・適正受診の推進」です。
医療DXの推進
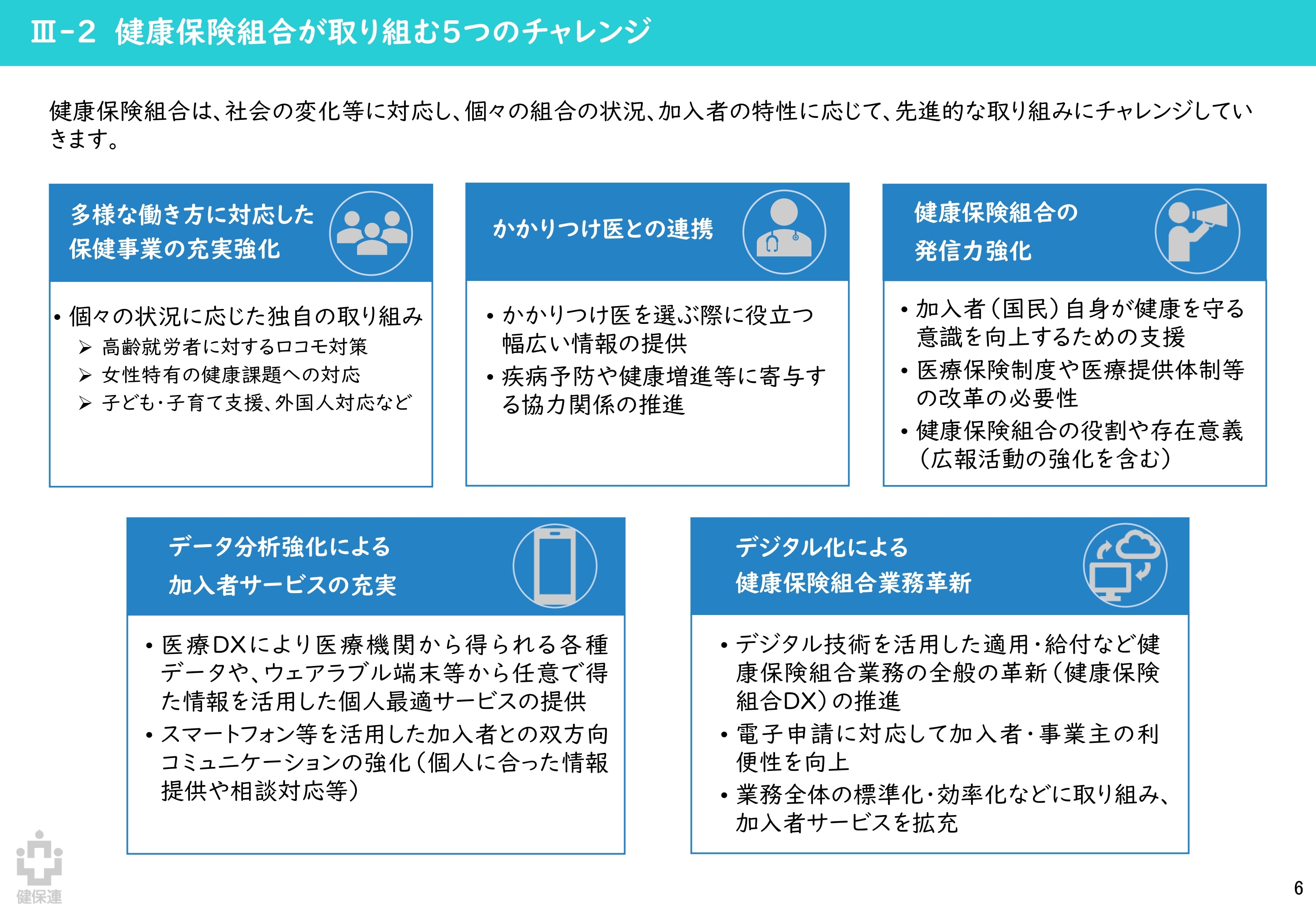
健康保険組合連合会「『ポスト2025』健康保険組合の提言 概要版」より引用
医療DXについて、保健事業に関連して注目したい共通点は2つあります(上図下段)。
1つ目はデータ活用の推進です。
基本方針では「デジタル化された医療情報の積極的な利活用が個人の健康増進に寄与する」とあり、健保連提言にもある「データを活用した個人最適サービスの提供」を後押ししているといえます。また「電子処方箋システムによる重複投薬等チェックの利活用の推進」とあるとおり、医療費適正化の文脈でもデータ活用が重視されている点も見逃せません。
2つ目は、ICTを活用し、患者・加入者の利便性向上と、医療機関・保険者の業務効率化を同時に図るという考え方です。
具体例として、医療機関側ではオンライン診療(基本方針)、保険者側では相談対応や健診の申し込みなどのオンライン化(健保連提言)などが挙げられています。また、医療機関・保険者の業務負担を軽減し、医療サービスの質・加入者サービスの質向上につなげる、といった考え方も類似しています。
予防・セルフメディケーション・適正受診の推進
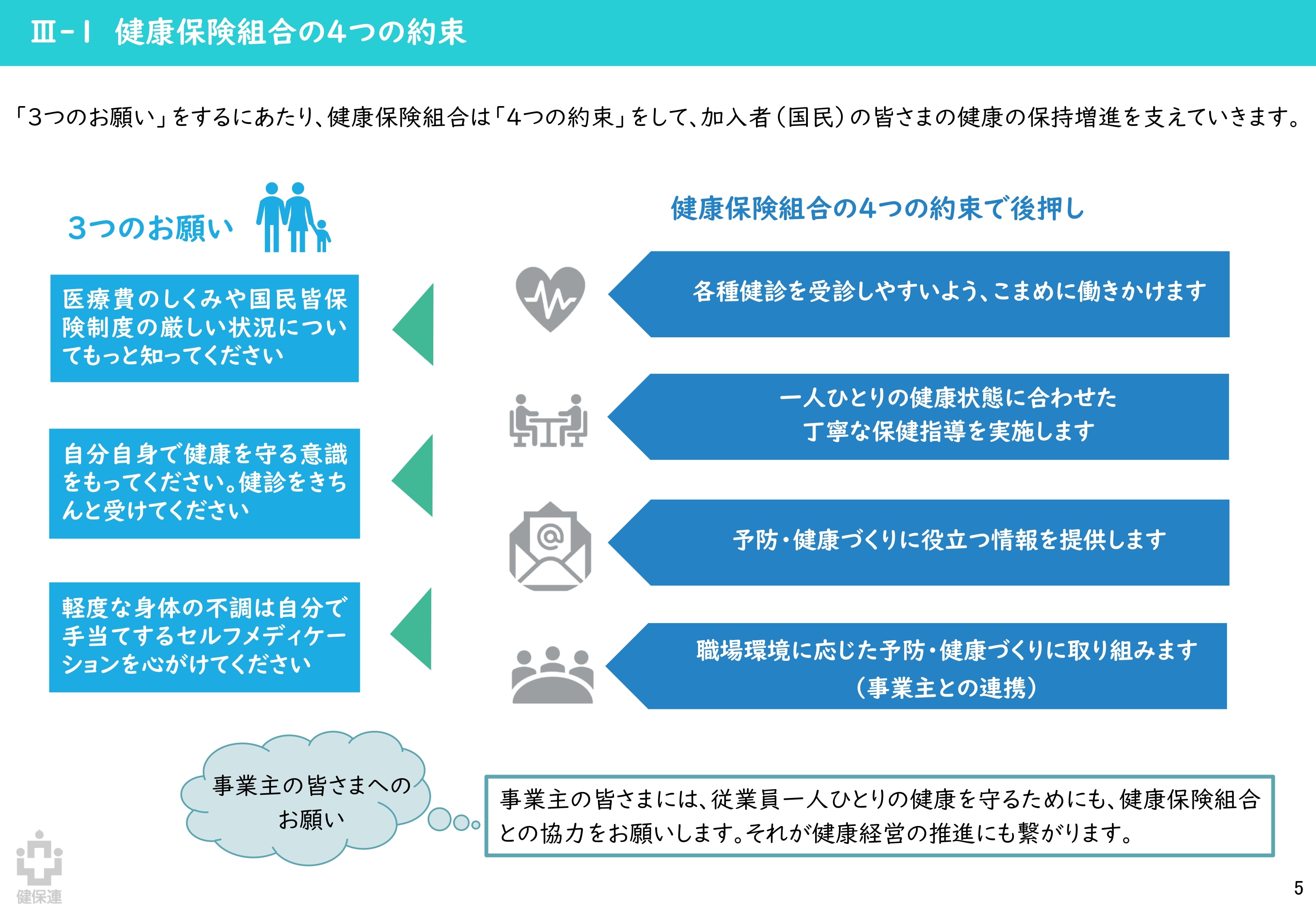
健康保険組合連合会「『ポスト2025』健康保険組合の提言 概要版」より引用
予防や適正受診については、健保連提言で加入者(国民)に対する「3つのお願い」、健保組合の「4つの約束」「5つのチャレンジ」といった形で改めて強調されました。
基本方針でも今後の課題の中で「予防・健康づくりやセルフケアの推進、ヘルスリテラシーの向上等が図られるよう、住民、医療提供者、保険者、民間企業、行政等の全ての関係者が協力・連携して国民一人一人を支援するとともに、国はこうした取組に向けた環境整備に引き続き取り組むことが必要である」と明記。また、具体的な診療報酬改定の方向性として、後発医薬品・バイオ後続品の使用促進、OTC類似薬を含む薬剤自己負担の在り方の見直し、電子処方箋の活用や医師・病院薬剤師と薬局薬剤師の協働の取組による医薬品の適正使用の推進(重複投薬、ポリファーマシー対策)などが示されています。
保健事業への影響は──医薬品の適正使用促進がポイントに
基本方針で示されている「医療DXの推進」「予防・セルフメディケーション・適正受診の推進」に当たる内容のうち、保健事業との関連性が特に見えやすいのは、医薬品の適正使用の部分です。例えば、次のような取り組みがより求められるようになると考えられます。
例1:窓口負担の考え方やリフィル処方などの仕組みを説明
改定の基本方針を見ると、ジェネリックやバイオ後続品を使えるケースで先発品を選んだ場合や、OTCでも対応し得る軽い症状に対して医療用医薬品を使った場合に、窓口負担が増える可能性も方向性が示唆されています。保険者としては、こうした窓口負担の考え方について、加入者が納得できるよう丁寧に説明することが求められます。
また、加入者の負担を抑えるための具体的な情報提供も必要になるでしょう。先述したジェネリック医薬品やバイオ後続品、OTCのほか、長期処方*1、リフィル処方*2といった受診回数を減らせる仕組み、さらに、リフィル処方でメリットを発揮する電子処方箋などについても啓発したいところです。
*1 1度に28日以上の薬を処方する仕組み。
*2 診察を1回受けて1通の処方箋発行を受ければ、一定の間隔で最大3回まで繰り返し薬を受け取れる仕組み。リフィル処方の場合、電子処方箋を利用すれば紛失の心配がなく、紙の処方箋を繰り返し持参する手間が省ける。
例2:データから抽出した対象者へ医薬品適正利用の個別アプローチ
医療機関・薬局だけでなく、保険者においても、データを活用して医薬品の適正使用を推進する取り組みが重要性を増してくると考えられます。例えば、レセプトデータからリフィル処方や長期処方の活用状況、後発医薬品の使用割合を分析し、適正化が可能な加入者へ個別の案内を送付して啓発する、といった取り組みが検討できます。
参考:データヘルス計画の共通の評価指標にもある医薬品の適正使用
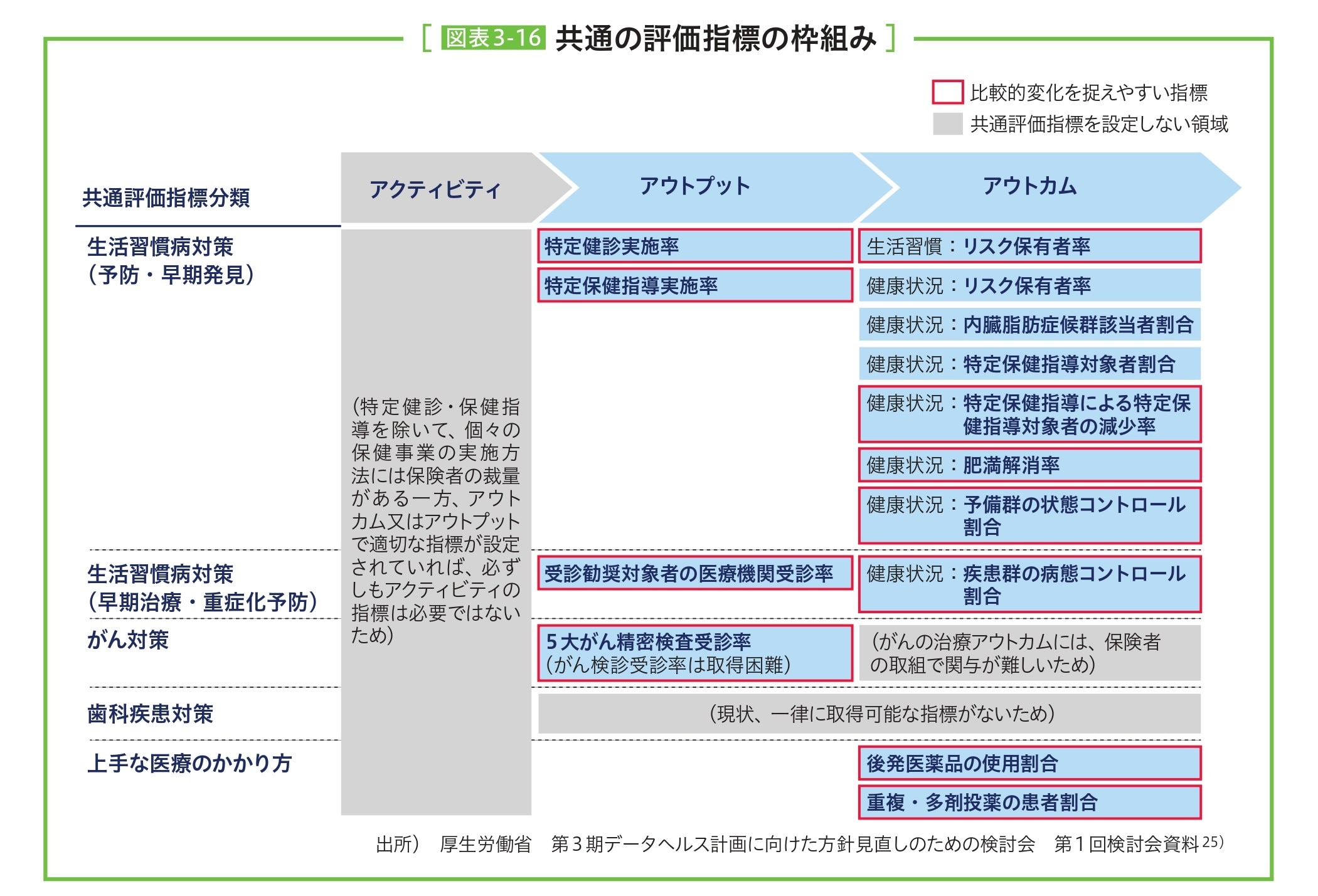
厚生労働省・健康保険組合連合会「データヘルス計画作成の手引き(第3期改訂版)」
令和8年度には第3期データヘルス計画の中間評価・中間見直しが行われますが、データヘルス計画における共通の評価指標「上手な医療のかかり方」には、後発医薬品の使用割合や重複・多剤投薬の患者割合の項目があります。第3期後半に向け、この指標に着目した事業の見直しも重要になってくると考えられます。
まとめ
診療報酬改定は医療提供の在り方を方向づける性質を持つことから、保険者における今後の保健事業の方向性や日々の加入者対応にも少なからず影響します。
とりわけ今回の診療報酬改定は「ポスト2025」健保連提言と同様、医療保険制度の持続可能性に対する課題認識が背景にあり、基本方針の内容は保険者にとっても関連性の高いものとなっています。第3期データヘルス計画の中間評価・中間見直しも控える中、基本方針で示されている視点は意識したいところです。