
子宮頸がんとは?症状・原因・予防を保険者向けにわかりやすく解説
目次[非表示]
- 1.概要
- 2.医療費・社会的な影響
- 3.保健事業による対策の考え方
- 4.まとめ
- 4.1.女性の健康に関する記事
概要
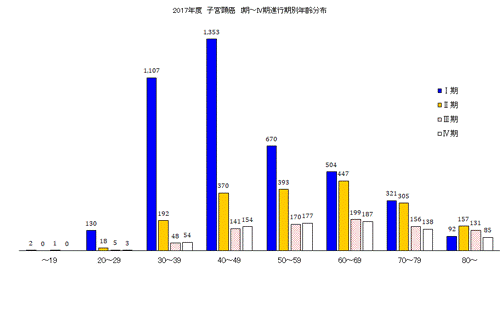
子宮頸がんとは、子宮下部の管状の部分「子宮頸部」に生じるがん*1のことです。子宮上部の袋状の部分にできる「子宮体がん」と合わせた「子宮がん」のうち、子宮頸がんの占める割合は約7割にも上ります。近年、国内では若年層の罹患が多いのが特徴で、発症が多いのは30歳代〜40歳代、20〜30歳代の罹患も増加しています。国内では毎年約1万人の女性が子宮頸がんに罹患し、約3,000人が子宮頸がんが原因で死亡しています。
公益社団法人 日本婦人科腫瘍学会「子宮頸がん」より抜粋
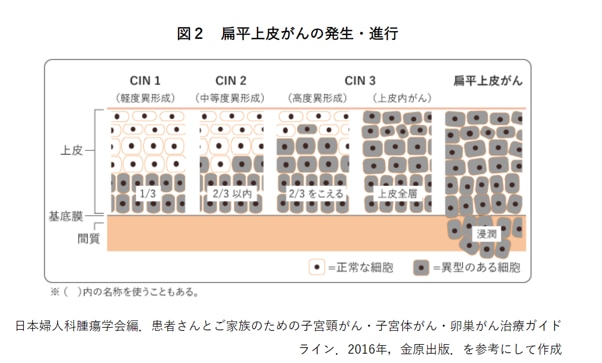
子宮頸がんはがんになる前の状態である「異形成」から、がんが表層部分にとどまっている「上皮内がん(CIN、AIS)」*2 を経て、より下層まで入り込む浸潤がんへと進行します。子宮頸がん検査では、こうした浸潤がんに至る前段階から異常やその疑いを発見できます。
国立がん研究センターがん情報サービス「子宮頸がん」より抜粋
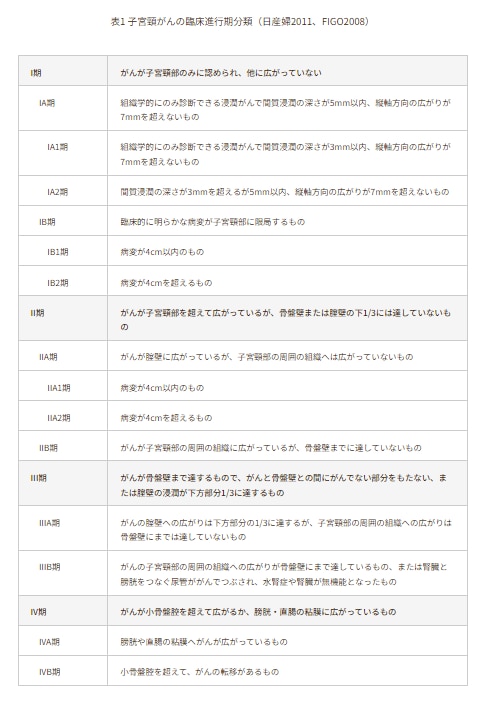
主な検査と診断の流れは下図1のとおりです。このうち、最初のスクリーニング検査として行われる「細胞診検査」が一般的に「子宮頸がん検診」と呼ばれるものに当たり、結果は図2のように分類されます。また浸潤がんと診断された場合は、病期(ステージ)が大きくI~IVの4段階で分類されます(図3)。
図1:子宮頸がんの主な検査と診断の流れ
↓ 2.精密検査(コルポスコープ検査、組織診、HPV検査)
3.内診、超音波検査、画像検査など |
図2:子宮頸がん検診結果の分類(ベセスダシステム)
検査結果 | 従来のクラス分類 | 精密検査の要否など | ||
|
扁平上皮系 | NILM | 非腫瘍性所見、炎症 | Ⅰ、Ⅱ | 精密検査不要(定期検査) |
ASC-US | 軽度扁平上皮内病変疑い | Ⅱ-Ⅲa | 要精密検査
| |
ASC-H | 高度扁平上皮内病変疑い | Ⅲa - Ⅲ |
要精密検査 | |
LSIL | HPV 感染/軽度異形成 | Ⅲa | ||
HSIL | 中等度異形成/ | Ⅲa | ||
SCC | 扁平上皮癌 | Ⅴ | ||
|
腺細胞系 | AGC | 腺異型または腺癌疑い | Ⅲ | |
AIS | 上皮内腺癌 | Ⅳ | ||
Adenocarcinoma | 腺癌 | Ⅴ | ||
other malig. | その他の悪性腫瘍 | Ⅴ |
図3:子宮頸がんの進行期(ステージ)分類
公益社団法人 日本婦人科腫瘍学会「子宮頸がん」より抜粋
*1 子宮頸がんはさらに「扁平上皮がん」「腺がん」の2種類に分けられ、扁平上皮がんが全体の約75%、腺がんが約25%です。
*2 HPV検査は細胞診と同時に行われる場合もあります。
*3 扁平上皮がんになる前の上皮内がんを CIN(子宮頸部上皮内腫瘍)、腺がんになる前の上皮内がんをAIS(上皮内腺がん)といいます。
症状
異形成やCIN、AISなどがんの前段階ではほとんど自覚症状がありません。病気が進行すると不正出血やおりものの異常、下腹部痛などの症状が生じ始めます。
<主な症状>
- 月経時以外の出血(不正出血)、性交時の出血
- おりものの異常(におい、色)
- 骨盤、下腹部、腰の痛み
- 血尿、血便
- 下肢のむくみ
原因・リスク因子
子宮頸がんの大半はヒトパピローマウイルス(HPV)*4 と呼ばれるウイルスの感染が原因です。HPVは性的接触によって男女問わず感染するごくありふれたウイルスで、性交経験のある女性の過半数は一生に一度は感染するといわれています。感染した場合の約90%は免疫によってウイルスが自然排除されますが、ウイルスが排除されずHPV感染が長期間持続し、さらに自然治癒しなかった場合に異形成や上皮内がんが発生します。ウイルス感染から子宮頸がんに進行するまでには数年〜数十年かかるとされています。
*4 HPVには200種類以上の型があり、少なくともそのうちの15種類に発がん性がある(高リスク型)ことがわかっています。子宮頸がんやその前段階の診断の50〜70%は16型または18型のHPVが原因です。
影響
子宮頸がんは子宮頸部周囲の組織へ拡大したり、リンパ節や他の臓器に転移したりするケースも少なくありません。
また後述のような子宮頸がんの治療による患者のQOL低下も深刻です。子宮の全摘手術を受けた場合は妊娠できなくなるのはもとより、妊よう性を温存する(妊娠する能力を保つ)治療を行った場合も妊娠時の流産・早産のリスクが高まるとされています。また下記のような手術療法の後遺症、放射線治療や化学療法の副作用が生じる可能性もあります。
<子宮頸がん治療の後遺症、副作用>
- 手術療法の後遺症:リンパ浮腫、排尿障害、腸閉塞、卵巣欠落症状 など
- 放射線治療の副作用:胃腸障害、皮膚炎、腸閉塞 など
- 抗がん剤の副作用:吐き気、脱毛、血栓、タンパク尿 など(薬に依って異なる)
治療
病期や本人の妊娠希望の有無、年齢、基礎疾患の有無などを踏まえ、がん治療の基本である手術療法、放射線療法、化学療法(抗がん剤)の3種類を単独、または組み合わせて行います。
中でも進行初期(高度異形成、上皮内がん、微小浸潤がんなど)で本人が将来の妊娠・出産を希望する場合には、妊よう性を温存する治療を選択できる場合もあります。
医療費・社会的な影響
国立がん研究センターなどによる研究では、予防可能ながんによる経済的負担の推計は約1兆240億円にも上ると報告されています*5。内訳を見ると、子宮頸がんの経済負担は約640億円で、女性(約3,502億円)では胃がんに次いで2番目の負担額です。
がんがもたらす経済的負担は直接的な医療費だけでなく、治療によって患者が満足に働けなくなる期間の労働損失も含まれます。特に子宮頸がんは若年層の罹患が多いため、労働損失額が大きいと考えられています。したがって、保険者による健康促進や医療費削減の観点はもとより、事業主側の健康経営の文脈でも押さえておくべき疾患であるといえるでしょう。
*5 国立がん研究センター プレスリリース「本人における予防可能ながんによる経済的負担は1兆円超え(推計)適切ながん対策により、経済的負担の軽減が期待される」
保健事業による対策の考え方
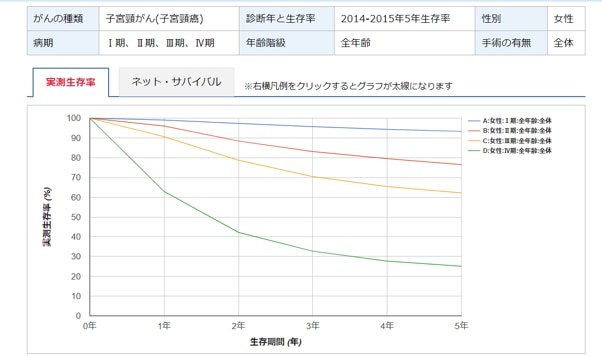
国立研究開発法人国立がん研究センター 院内がん登録生存率集計結果閲覧システムより抜粋
子宮頸がん対策は「予防」と「早期発見」の2つが柱になります。特に早期発見できれば子宮頸がんは比較的治療しやすく、I期であれば5年後の実測生存率は90%以上にも上ります。一方、IV期になると生存率は25.1%まで下がってしまうなど、進行すると治療が困難になるのが特徴です*6。保健事業による対策でも、これらの点を踏まえて施策を展開するとよいでしょう。
施策例1:子宮頸がん予防ワクチン(HPVワクチン)接種補助
子宮頸がん発症の原因となるHPVの感染を予防するワクチンの接種費用を補助する施策です。中でも効果の高い「9価HPVワクチン」については、接種によってHPVの80〜90%を予防できます。
ただし、国内ではHPVワクチンの接種があまり普及していないのが現状であり、ワクチン接種を推進する場合はその効果や安全性など*7 に関する説明にも留意が必要です。
*7 HPVワクチンはWHOによって有効性と安全性が確認されており、日本でも2013年4月から定期接種が始まりました。ただし、接種後の副反応に関する報告が相次ぎ、同年6月からは自治体による積極的な勧奨は行われなくなっています。なお、接種後に生じるさまざまな症状とHPVワクチンの因果関係は科学的に証明されていません。
施策例2:子宮頸がん検診の受診を促進する取り組み
先述のように子宮頸がんは早期発見が重要であるため、20歳を過ぎた女性はHPVワクチンの接種有無にかかわらず、2年に1回以上の子宮頸がん検診受診が推奨されています。
このために保健事業で行える代表的な施策のひとつが、検診受診費用を一部補助、または全額補助する方法です。そのほか加入者が自宅でも検診を受けられる郵送検診を実施している事例もあります(検体を本人が採取するため偽陰性が起こりやすい点に留意が必要です)。

また検診の受診勧奨を行う際には、加入者の中から若年層の女性を抽出し、個別に受診を促す通知を郵送する施策も有効です。保険者自身による検診の受診補助が難しい場合は、自治体による子宮頸がん検診の窓口を案内するとよいでしょう。これにより「後期高齢者支援金の加算・減算制度」大項目5にある「市町村が実施するがん検診の受診勧奨」を満たすこともできます。
まとめ
- 子宮がんのうち、子宮下部の管状の部分「子宮頸部」に生じるがんを子宮頸がんという。
- 国内では毎年約1万人の女性が子宮頸がんに罹患。治療により妊娠できなくなる場合があるなど患者のQOL低下も深刻。
- 20〜40代の比較的若い層が発症しやすいため、労働損失が大きくなりやすい。
- 保健事業での対策としては、原因となるウイルス感染を予防するHPVワクチン接種補助、早期発見のための子宮頸がん検診の受診補助、受診勧奨などが効果的。
(参考情報)
国立がん研究センターがん情報サービス 「子宮頸がん」
国立がん研究センターがん情報サービス 院内がん登録生存率集計結果閲覧システム(子宮頸がん)
子宮頸がん|公益社団法人 日本産科婦人科学会
子宮頸がん _ 公益社団法人 日本婦人科腫瘍学会
日本人における予防可能ながんによる経済的負担は1兆円超え(推計)適切ながん対策により、経済的負担の軽減が期待される|国立がん研究センター
公益社団法人日本産婦人科医会 小冊子「ベセスダシステム2001準拠子宮頸部細胞診報告様式の理解のために」より抜粋(2008.11)
High-risk Human Papillomavirus J _ Tokyo Sexual Health
子宮頸がんの予防効果が高い9価HPVワクチンが公費で接種可能に _ 政府広報オンライン
HPVワクチンに関するQ&A|厚生労働省
厚生労働省 保険局 保険課「第4期後期高齢者支援金の加算・減算制度について」






