
【2026年5月14日現在】医療保険制度改革の検討内容を解説 保険者実務への影響は
政府は医療保険制度の持続可能性確保を目的に、給付と負担のバランスを見直す医療保険制度改革を検討しています(※2026年5月14日現在、関連法案は国会で審議が進められています)。
保険者にとっては、特に財政面で期待されるポジティブな影響が少なくない一方、新たに実務対応が発生する可能性もあります。
本記事では、同制度改革の背景を踏まえつつ、検討されている具体的な内容やそれに伴う実務への影響を解説します。
【この記事でわかること】
- 検討中の医療保険制度改革は、医療費の増加と少子高齢化を背景に、現役世代に偏った負担構造を緩和するために、給付と負担のバランスを見直すもの。
- 主な検討内容は「OTC類似薬の給付見直し」「高額療養費制度の見直し」「後期高齢者医療制度における公平性の確保」「妊娠・出産への支援強化」。
- 保険者には、高額療養費やOTC類似薬の見直し内容など、制度改革に関する加入者への情報提供、問い合わせ対応などの実務対応が求められる見通し。
【背景】高齢化と医療費増加で医療保険制度の維持が困難に
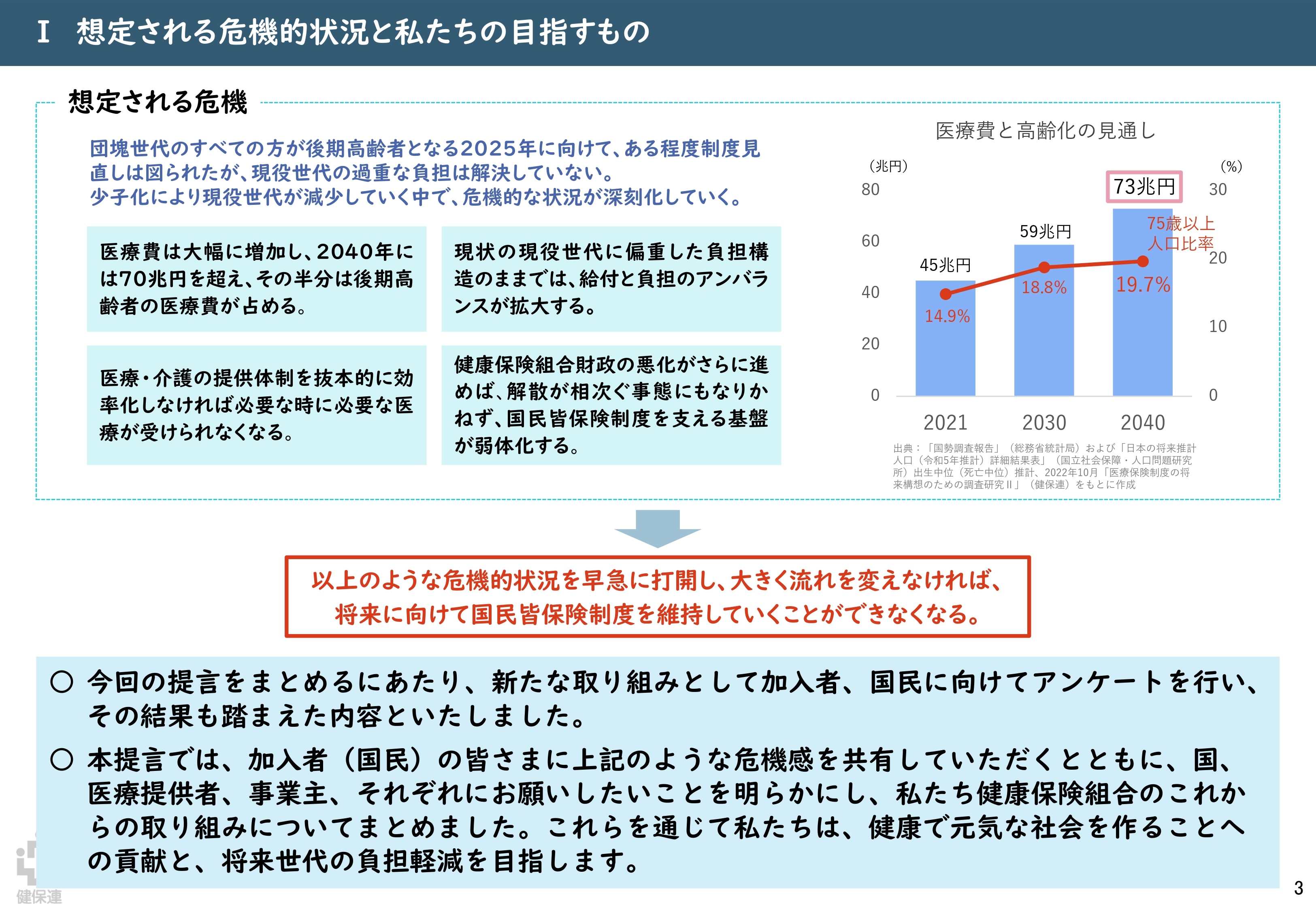
今回検討されている医療保険制度改革の背景にあるのは、制度の持続可能性に関わる課題として広く共有されている「医療費の増加」と「少子高齢化」です。
そもそも医療保険制度は、加入者が保険料を出し合い、病気やけがの際の医療費の支払いに備える相互扶助の仕組みです。これにより、加入者は医療機関などの窓口で、実際にかかった医療費の1〜3割の負担で医療を受けられるようになっています。ただし、医療保険制度間で加入者・保険料収入・医療費には偏りがあるのが実情です。そこで、高所得かつ医療費の低い現役世代が、所得の低く医療費の高い高齢者世代を支える仕組みとして、健康保険組合(以下、健保組合)をはじめとする被用者保険者を中心に「後期高齢者支援金」「前期高齢者納付金」が拠出されています。
健康保険組合連合会「『ポスト2025』健康保険組合の提言」(全体版)より引用
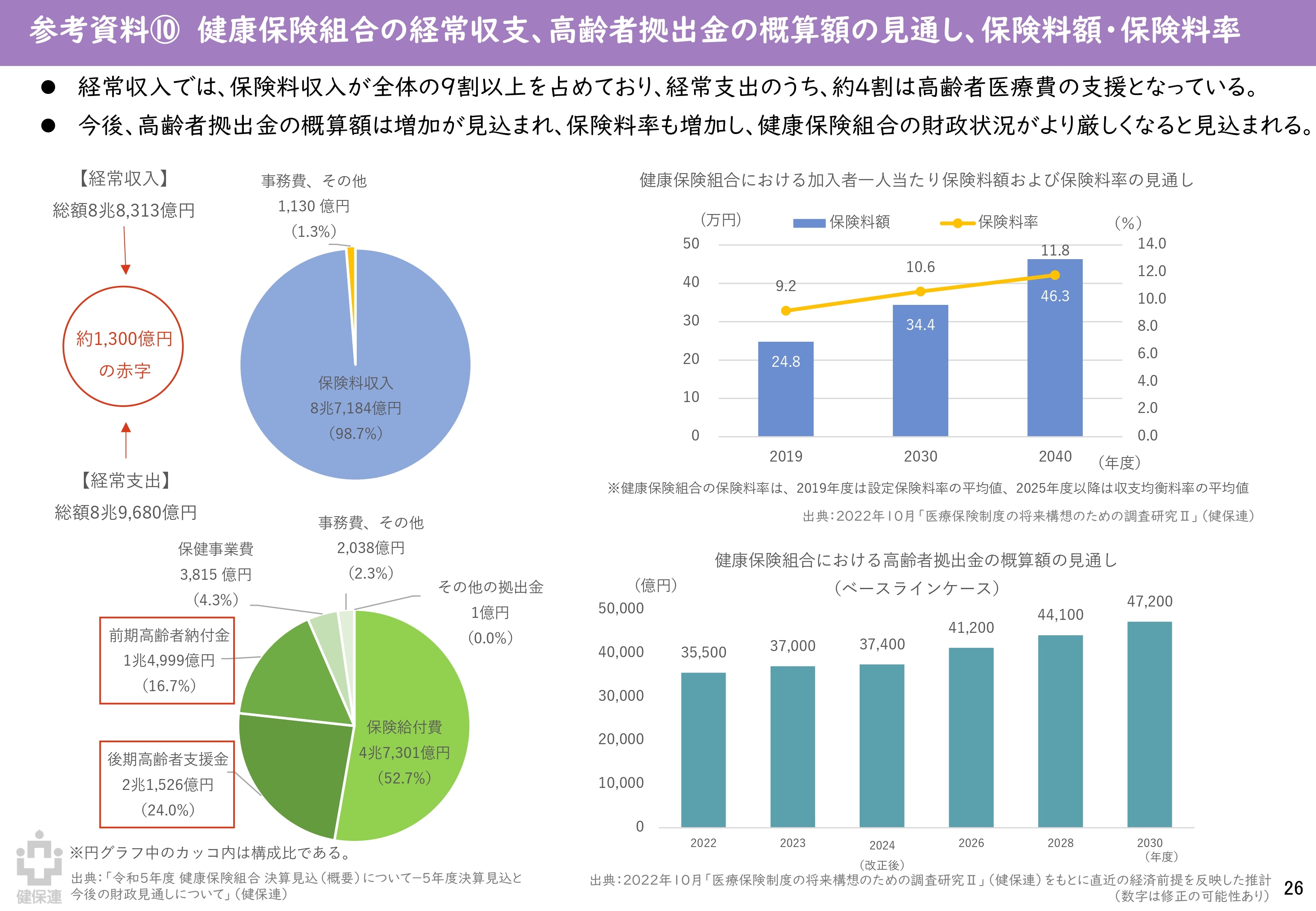
しかし、高齢化の進行とともに高齢者医療費は年々増加。国民医療費全体の約6割を占める高齢者の医療費*1を現役世代が支える構造が限界を迎えつつあります。例えば、健保組合においては、現役世代である加入者からの保険料収入が経常収入全体の9割以上を占めている一方、経常支出の4割は高齢者医療費への支援に充てられているのが現状です*2。厳しい財政状況から、保険料率引き上げに踏み切る組合も少なくありません。
*1 厚生労働省「令和5(2023)年度 国民医療費の概況」
*2 健康保険組合連合会「『ポスト2025』健康保険組合の提言」全体版
健康保険組合連合会「『ポスト2025』健康保険組合の提言」(全体版)より引用
今後も少子高齢化は深刻化する見通しで、現役世代の減少と高齢者の増加により、給付と負担のアンバランスはさらに拡大すると予測されます。健保連の試算によると、国民医療費は2040年には70兆円を超え、その半分を後期高齢者の医療費が占める見込みです*3。
また、こうした高齢者医療費を含む国民医療費増加の背景には、生活習慣病の増加もあります。厚生労働省「令和5(2023)年度 国民医療費の概況」によると、2023年度の一般診療医療費*4 約34.5兆円のうち、生活習慣病*5にかかる医療費は全体の約3割を占めています。
将来にわたる国民医療費、特に高齢者医療費を抑制するため、生活習慣病の予防、また早期発見・早期治療につなげる重症化予防が急務となっています。
*3 健康保険組合連合会「『ポスト2025』健康保険組合の提言」全体版
*4 国民医療費から、歯科医療費、薬剤費、入院時食事療養費、訪問看護医療費を除いたもの
*5 悪性新生物、脳血管疾患、高血圧性疾患、虚血性心疾患、糖尿病
【内容】検討されている制度改革の主なポイント
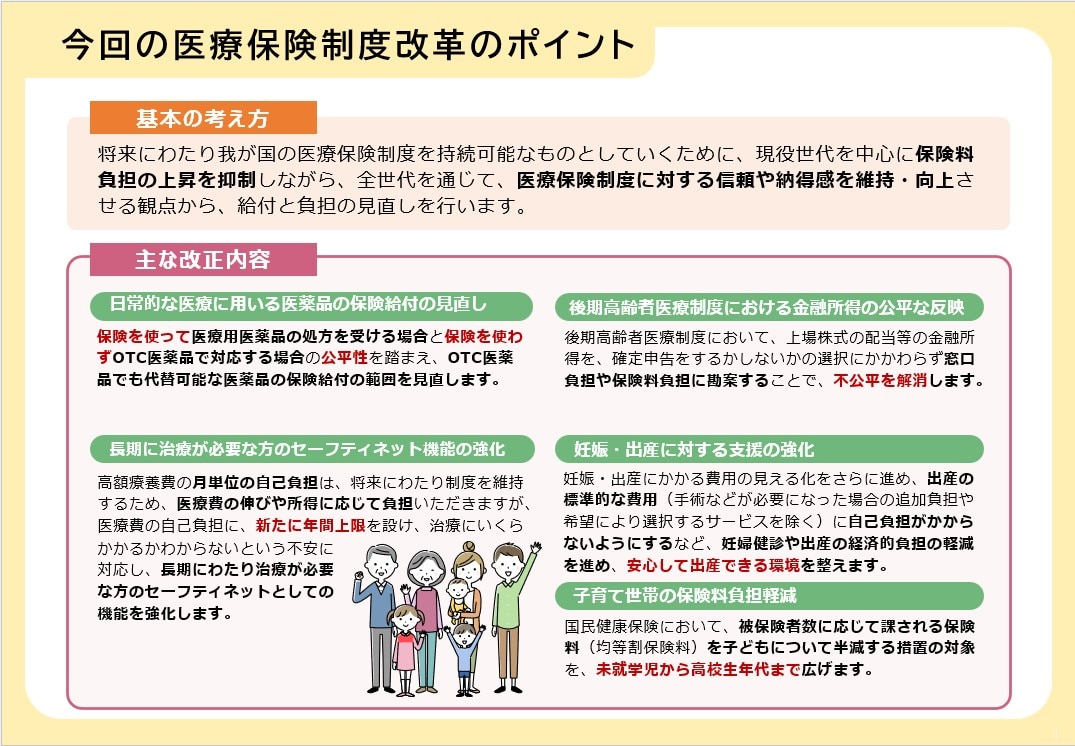
厚生労働省 現在検討している医療保険制度改革についての考え方 今回の医療保険制度改革のポイントより引用
以上のような課題の解決に向け、今回の医療保険制度改革では、主に現役世代における保険料負担の上昇を抑えつつ、全世代が医療保険制度に対してより信頼感、納得感を持てるよう、給付と負担の見直しが検討されています。健保組合や共済組合などの被用者保険が特に押さえておきたい主な検討内容は次の4点です。
①OTC類似薬の薬剤給付の見直し
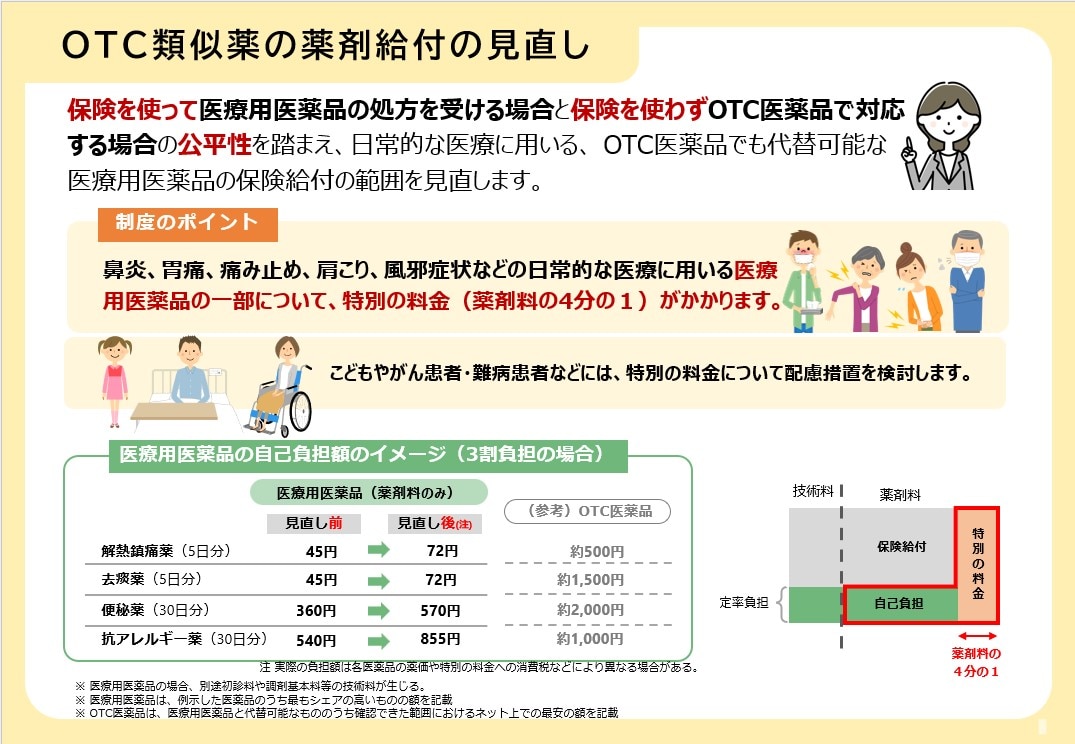
厚生労働省 現在検討している医療保険制度改革についての考え方 OTC類似薬の薬剤給付の見直し」より引用
OTC医薬品(市販薬)でも代替できる医療用医薬品の保険給付の範囲が見直される見通しです。例えば、鼻炎、胃痛、痛み止め、肩こり、風邪症状といった日常的な医療に用いる医療用医薬品の一部について、特別の料金(薬剤料の4分の1)がかかるようになります。なお、子ども、がん患者、難病患者などには、別途配慮措置が検討されています。
②高額療養費制度の見直し
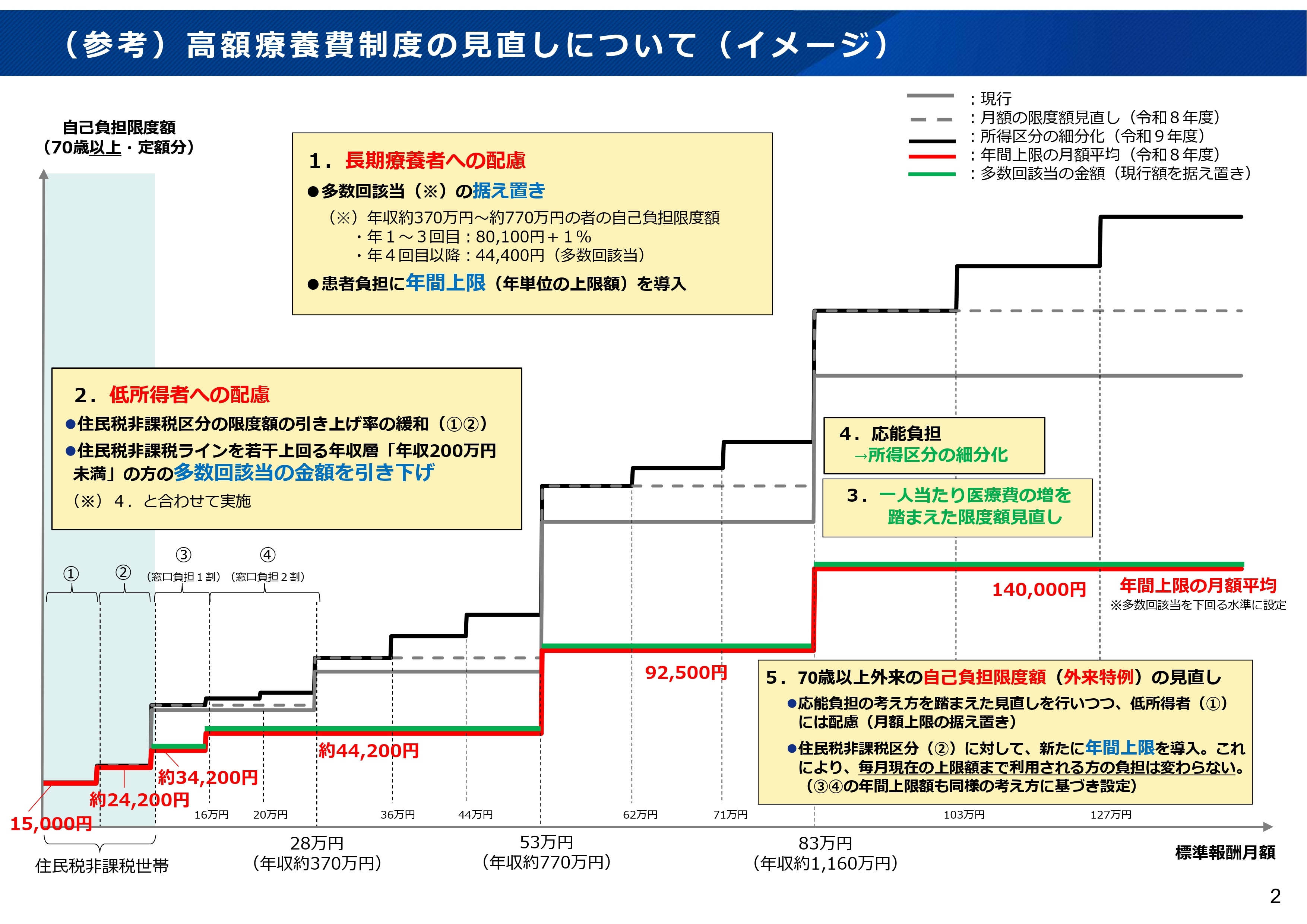
厚生労働省「高額療養費制度の見直しについて」より引用
現行の高額療養費制度における自己負担額は、医療費の伸びや所得に応じて月単位で設定されます。これに対し、今回の制度改革では、年間の自己負担額の上限の導入が検討されています。長期にわたって治療が必要な患者に対する、セーフティーネット機能の強化が狙いとされています。
③後期高齢者医療制度における金融所得の公平な反映
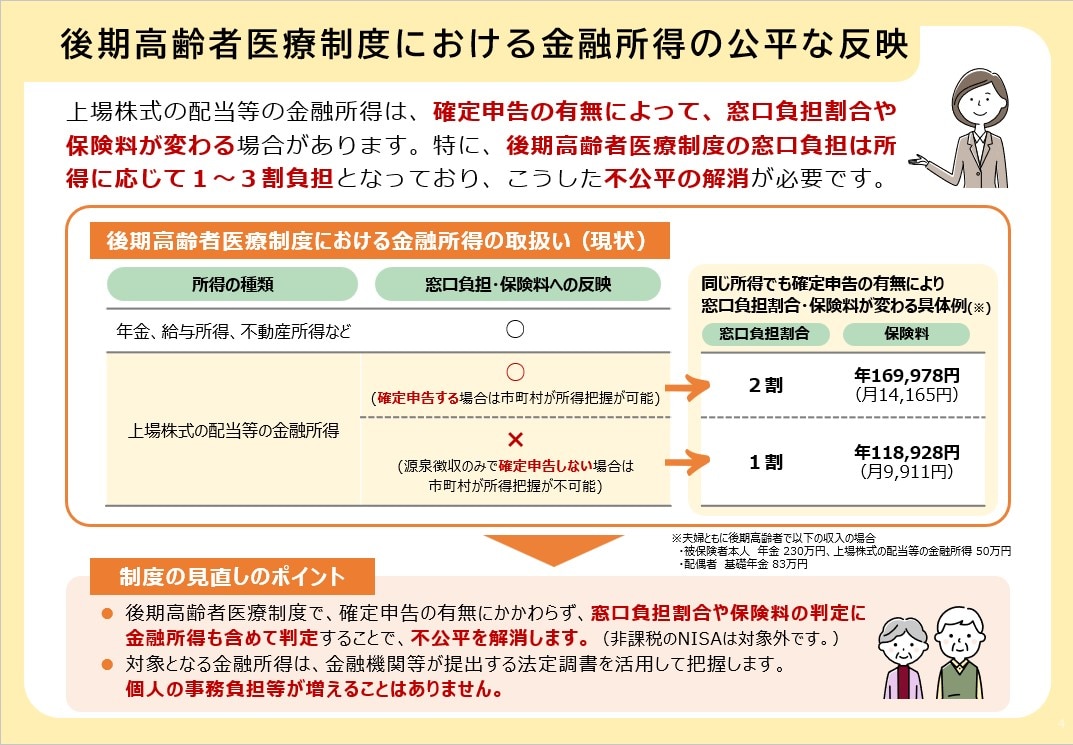
厚生労働省「後期高齢者医療制度における金融所得の公平な反映」より引用
現行の後期高齢者医療制度における加入者の窓口負担は、所得に応じて1〜3割負担となっています。ただし、現行制度では上場株式の配当などの金融所得を確定申告しているかどうかによって、窓口負担割合や保険料が変わる場合がある状況です。
こうした不公平の解消を目的に、検討されている制度改革では、後期高齢者医療制度における窓口負担割合や保険料を、確定申告の有無にかかわらず、金融所得も含めて判定する方針です(非課税のNISAは対象外)。
④妊娠・出産に対する支援の強化
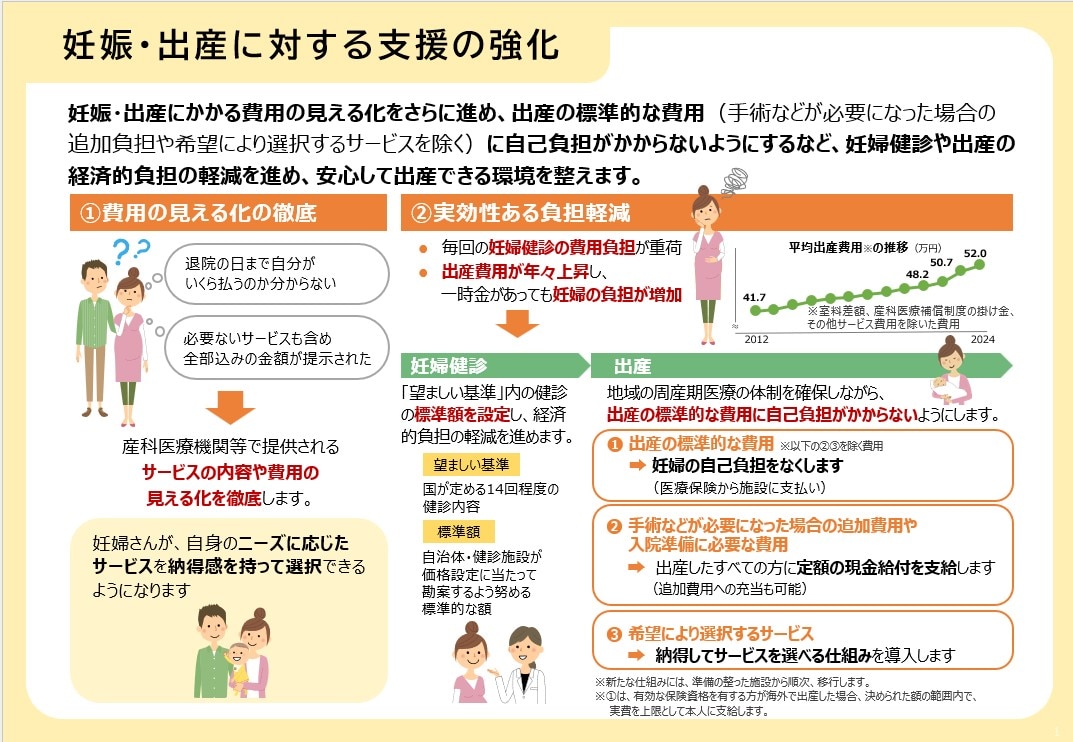
厚生労働省「妊娠・出産に対する支援の強化」より引用
妊娠・出産にかかる費用の見える化と、妊婦健診や出産にかかる経済的負担の軽減を進める内容が検討されています。
妊婦健診については「望ましい基準」(国が定める14回程度の健診内容)内の健診の標準額を設定し、経済的負担を軽減。出産については、標準的な出産費用(手術などが必要になった場合の追加負担や、希望により選択するサービスを除く)の自己負担実質無償化に向けた対応が引き続き進められる見通しです。
【影響】加入者への制度変更周知、相談対応の準備を
検討されている制度改革は、医療保険制度における負担と給付のバランスをとる趣旨であるため、保険者にとっては運営面でポジティブな影響もあると予想されます。
【検討中の医療制度改革による保険者運営への影響例】
- OTC類似薬の給付見直しにより、一部の薬剤費や給付費の伸びが抑えられる可能性がある。
- 高額療養費の年間上限新設により、長期・高額療養者の自己負担の平準化につながる。
一方、実務面では、制度変更の周知や相談対応が求められると考えられます。加入者からは「自分の薬は給付見直しの対象か」「高額療養費の自己負担はどう変わるのか」「申請や払い戻しはどうなるのか」といった質問が増えると想定されます。加入者向けのFAQや周知資料、事業主向け説明資料などの準備の検討が必要です。
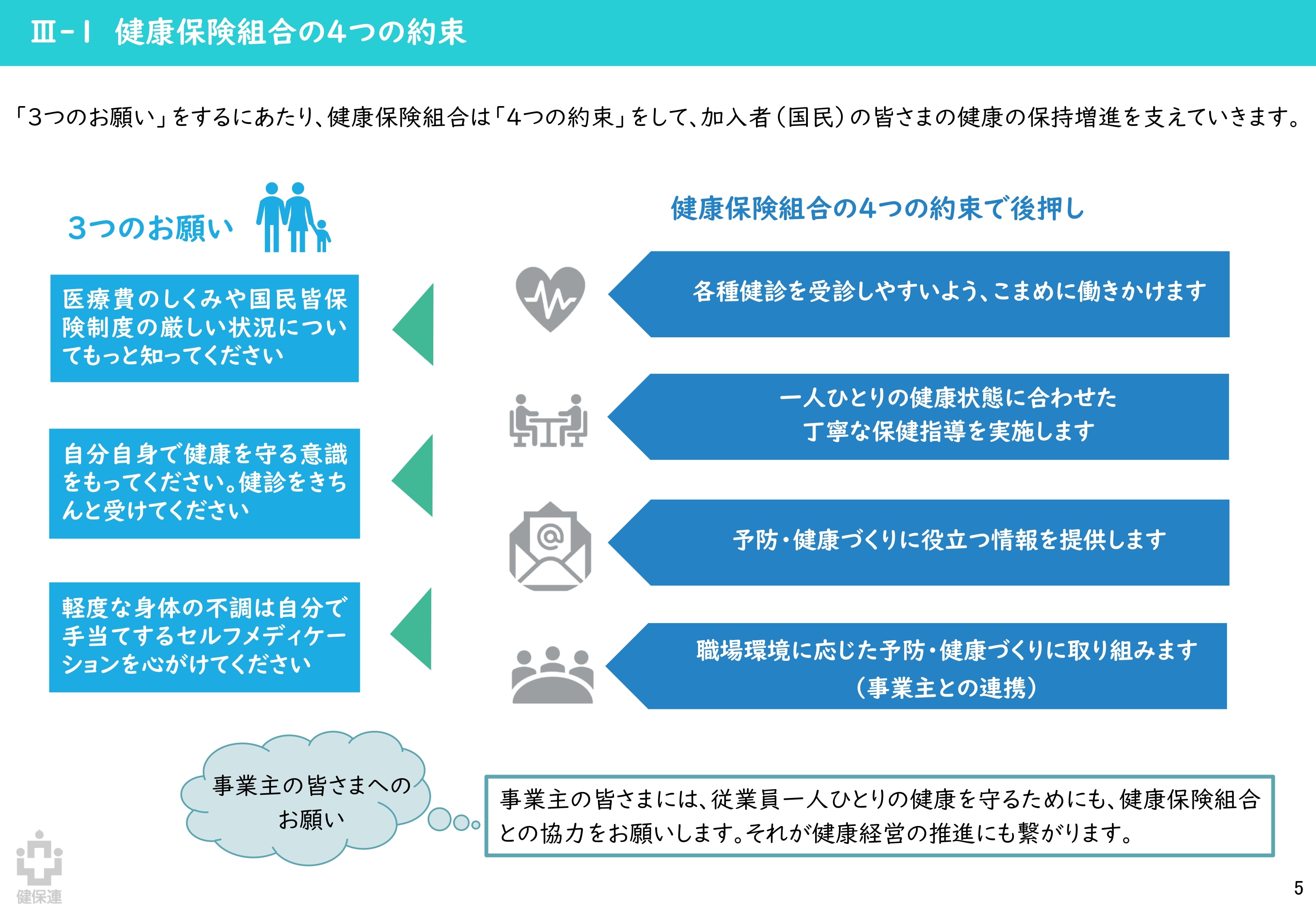
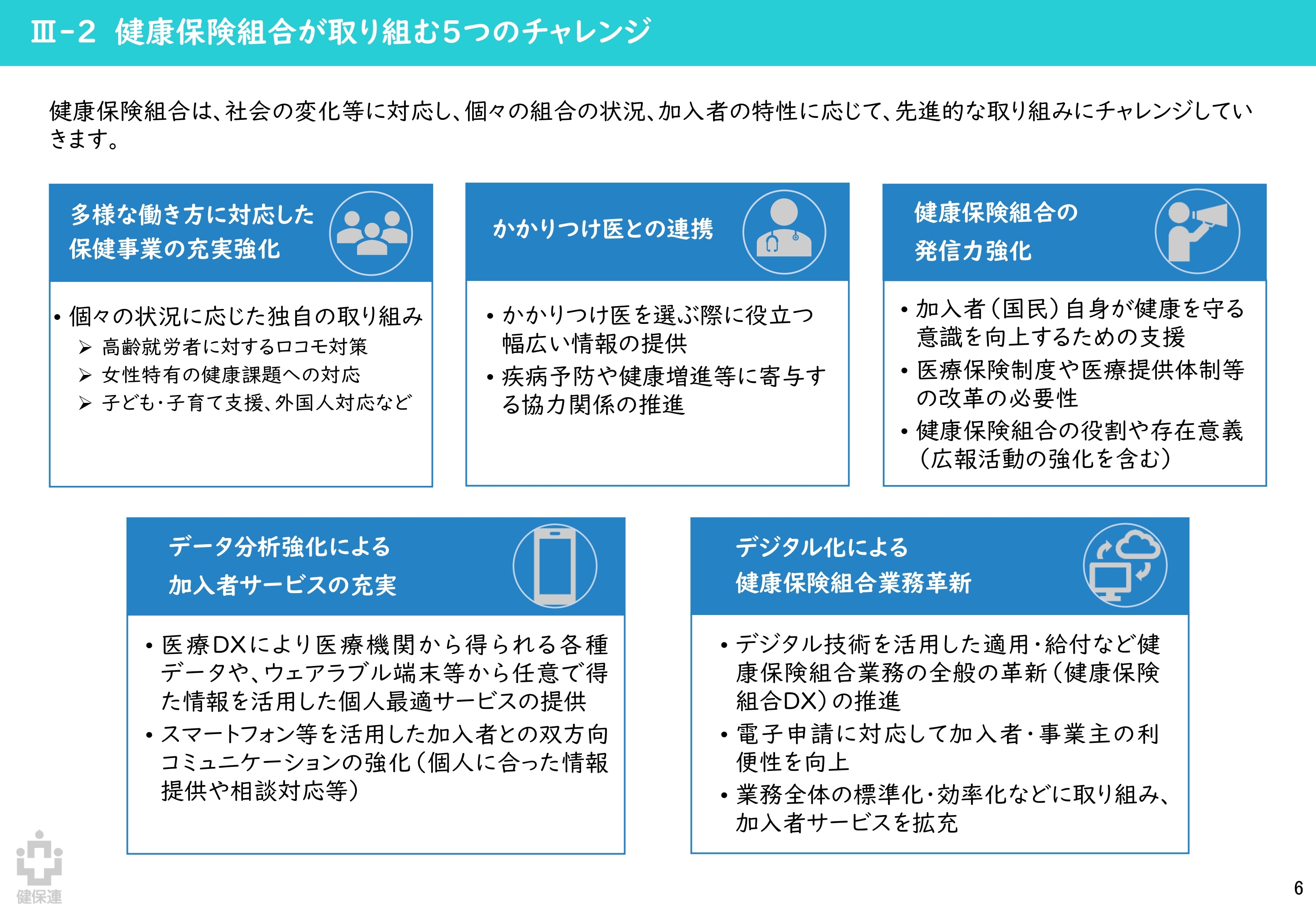
健康保険組合連合会「『ポスト2025』健康保険組合の提言」(概要版)より引用
また、制度改革の直接的な影響ではありませんが、将来的な医療保険制度の持続可能性を確保するために、保健事業による予防・健康づくりの取り組みの強化も、より一層求められるようになると考えられます。中でも、制度改革と同様の問題意識から発表された、健保連による「『ポスト2025』健康保険組合の提言」にある、健康保険組合の「4つの約束」「5つのチャレンジ」で掲げられている内容は意識しておきたいところです。
まとめ
検討中の医療保険制度改革は、保険者にとっては運営面、実務面双方での影響が見込まれる内容です。
現在、関連法案は国会で審議が進められており、検討の背景となる制度の現状や課題も含めて内容を把握し、求められる実務対応を具体的に想定して準備を検討する必要があります。引き続き、今後の動向を注視しておきましょう。






